Nadciśnienie samoistne lub nadciśnienie tętnicze jest przewlekłą chorobą układu sercowo-naczyniowego człowieka, która pociąga za sobą systematyczny wzrost ciśnienia krwi w krążeniu ogólnoustrojowym lub płucnym.
Mechanizm rozwoju patologii
Główną przyczyną rozwoju przetrwałego nadciśnienia tętniczego jest wzrost pojemności minutowej serca na minutę i reakcja łożyska naczyniowego na to. Czynnik stresu wywołuje brak równowagi w regulacji napięcia tętniczego przez mózg. W efekcie dochodzi do skurczu naczyń włosowatych obwodowych, w tym nerkowych. W rezultacie wzrasta synteza neuroprzekaźników układu renina-angiotensyna-aldosteron, powstają dyskinezy naczyniowe i krążenie krwi.
Aldosteron, odpowiedzialny za metabolizm wodno-solny, zatrzymuje wodę, co maksymalizuje objętość płynu biologicznego krążącego w krwiobiegu, zwiększając tym samym ciśnienie krwi. Wysokie ciśnienie zwiększa lepkość krwi, porusza się ona wolniej wzdłuż łożyska naczyniowego, a tkanki i narządy nie otrzymują na czas niezbędnych składników odżywczych i tlenu.
Naruszenie procesów metabolicznych powoduje, że w nadciśnieniu dochodzi do pogrubienia ścian naczyń krwionośnych, zwężenia ich światła, determinuje stale wysoki poziom całkowitego oporu obwodowego i sprawia, że nadciśnienie jest nieodwracalne.
Z biegiem czasu zwiększa się przepuszczalność naczyń włosowatych, ściany tętnic są impregnowane plazmą i rozwija się miażdżyca. Na tle takich przemian pojawia się stwardnienie mięśnia sercowego, mózgu, nerek, nadciśnienie, encefalopatia i stwardnienie nerek.
Klasyfikacja
Aby podać szczegółową definicję nadciśnienia tętniczego, stosuje się kilka opcji klasyfikacji tego stanu patologicznego. Przydziel stopnie, rodzaje, etapy, rodzaje, przyczyny nadciśnienia. Ponadto jest klasyfikowany zgodnie z ICD 10. Diagnoza wymaga rozważenia wszystkich opcji.
Zgodnie z ICD-10
Nadciśnienie tętnicze ma swój własny kod w międzynarodowym klasyfikatorze chorób. Patologia zawarta jest w sekcji „Choroby charakteryzujące się podwyższonym ciśnieniem krwi" kod I10-I15. Przeznaczyć:
- I10 Nadciśnienie pierwotne – najczęstszy wariant o przebiegu złośliwym lub łagodnym, występuje z niejasnych przyczyn, ale zawsze jako objaw samoistny, bez zajęcia narządów wewnętrznych w procesie patologicznym;
- I11 AH powodujące uszkodzenie mięśnia sercowego: I11. 0 - z niewydolnością serca (zastoinową), I11. 9 - bez;
- I12 Nadciśnienie z uszkodzeniem nerek: I12. 0 - z niewydolnością nerek, I12. 9 - bez niej;
- I13 – nadciśnienie ze złożonym uszkodzeniem nerek i serca: I13. 0 – głównie z niewydolnością serca, I13. 1 – głównie z niewydolnością nerek, I13. 2 – z niewydolnością sercowo-nerkową, I13. 9 – nieokreślone;
- I15 Nadciśnienie wtórne (objawowe) – objaw uszkodzenia narządu docelowego: I15. 0 – nadciśnienie nerkowo-naczyniowe, I15. 1 – objaw innych chorób nerek, I15. 2 – objaw zaburzeń endokrynologicznych, I15. 8 – objaw uszkodzenia innych narządów wewnętrznych; I15. 9 - nieokreślony.
Objawowe nadciśnienie tętnicze to wzrost ciśnienia spowodowany dysfunkcją narządów równoważących ciśnienie krwi i stanowi mniej niż 5% wszystkich stanów nadciśnieniowych.
Według etiologii
Jeżeli pierwotne i wtórne nadciśnienie tętnicze zostanie sklasyfikowane według cechy etiologicznej, należy przydzielić:
- nerkowy;
- wewnątrzwydzielniczy;
- zapalenie (zapalenie aorty);
- nadciśnienie u kobiet w ciąży;
- neurologiczne;
- leczniczy;
- pooperacyjny;
- hemodynamiczny (patologia serca lub naczyń krwionośnych).
Ponad 90% przypada na pierwotną.
Według rodzaju
Biorąc pod uwagę poziom ciśnienia krwi, patologię dzieli się na następujące typy:
- granica - wskaźniki ciśnienia krwi osiągają poziom 140/90 z późniejszym spadkiem wartości;
- skurczowe izolowane - górny poziom to ponad 140 jednostek, dolny do 90.
Ciśnienie krwi wykazuje albo umiarkowany wzrost obu wskaźników, albo poważny wzrost górnej wartości przy stabilnej dolnej wartości.
Według stopnia
Ta gradacja ma największe znaczenie dla klinicystów, ponieważ charakteryzuje poziom i stabilność ciśnienia krwi. W zależności od stopnia nadciśnienia tętniczego może być:
- optymalny - wykazuje różne wartości ciśnienia krwi w granicach dopuszczalnego wieku;
- normalny - poziom ciśnienia krwi w zakresie od 120/85 do 140/90;
- granica - ze stałymi wskaźnikami na poziomie 140/90;
- GB 1 stopień (lub AH 1 stopień) - poziom ciśnienia od 140/90 do 160/100;
- GB 2 stopnie (AH 2) - poziom ciśnienia krwi od 160/100 do 180/110;
- GB 3 stopnie (AH 3) - poziom ciśnienia krwi przekracza 180/110.
W zależności od poziomu ciśnienia rozkurczowego rozróżnia się następujące opcje:
- łagodne (łagodne) GB - wskaźniki DBP (rozkurczowe ciśnienie krwi) nie przekraczają 90 jednostek, nie wymagają korekty leku;
- umiarkowany, który obejmuje etapy 1 i 2 z DBP od 100 do 115;
- ciężki lub złośliwy GB (stopień 3) - poziom ciśnienia powyżej 115.
Jeśli chodzi o stopień GB, oznacza to tylko poziom wskaźników ciśnienia, ogólny stan nie jest brany pod uwagę.
Etapami
GB jest klasyfikowany w zależności od uszkodzenia narządów docelowych, ogólnego samopoczucia pacjenta. Istnieją 3 etapy:
- Pierwszy lub umiarkowany charakteryzuje się niestabilnością wskaźników ciśnienia krwi w ciągu dnia: od 140/90 do 180/105, ale zwykle ciśnienie normalizuje się samoczynnie, jeśli pacjent ustanie przyczyny, które spowodowały nadciśnienie, kryzysy są rzadkie, są łatwe , uszkodzenia narządów wewnętrznych nie są naprawione, rzadko występują bóle głowy, ból, uczucie osłabienia, zmniejszona wydajność.
- Drugi lub środkowy etap GB występuje, gdy odczyty osiągają 200/120 jednostek, typowe objawy nadciśnienia to kryzysy, pulsacja w głowie, ból w klatce piersiowej, migrena, chroniczne zmęczenie, laboratoryjne wykrycie zwężenia naczyń włosowatych, niedokrwienie mięśnia sercowego, nerki, centralny układ nerwowy system, możliwe udary mózgu, przemijające niedokrwienie mózgu.
- Trzeci lub etap bardzo ciężkiego nadciśnienia charakteryzuje się ciśnieniem krwi powyżej 205/125 i wyższym, ciągłymi kryzysami nadciśnieniowymi o ciężkim przebiegu, zespołem LVH (niewydolność lewej komory), encefalopatią, zakrzepicą mózgu, krwotokami wybroczynowymi, obrzękiem nerwu wzrokowego, aortą tętniak, uszkodzenie nerek.
Pewna ulga w trzecim etapie następuje po zawale serca lub udarze. Ale temu stanowi towarzyszy sytuacja, w której spada tylko ciśnienie skurczowe lub tętno, podczas gdy ciśnienie rozkurczowe zawsze pozostaje wysokie.
Według rodzaju
Przebiegowi patologii odpowiadają następujące typy:
- przejściowy - epizodyczny wzrost ciśnienia, od kilku godzin do dnia, normalizuje się niezależnie;
- labilny - typowy dla debiutu patologii, skoki ciśnienia krwi są nieznaczne, nie wymagają dodatkowej interwencji;
- stabilne nadciśnienie - uporczywy wzrost poziomu ciśnienia z korektą leku;
- kryzys - skoki ciśnienia krwi występują spontanicznie, okresowo, konieczna jest terapia lekowa;
- złośliwy - wskaźniki ciśnienia są maksymalne, wiele powikłań aż do śmierci.
Nasilenie patologii odpowiada rosnącej intensywności objawów.
Czynniki ryzyka
W rozwoju nadciśnienia tętniczego główną rolę odgrywa zaburzenie ośrodków mózgu. Kontrolują pracę wszystkich narządów wewnętrznych. Czynniki ryzyka debiutu GB są uważane za zbyt aktywną aktywność intelektualną, pracę w nocy, wibracje, hałas.
Ponadto aktywne stosowanie soli wywołuje chorobę, która zatrzymuje wodę w organizmie z powodu skurczu naczyń, dziedzicznej predyspozycji, połączenia nadciśnienia z patologiami endokrynologicznymi, niewydolnością nerek, otyłością, ogniskowymi (okołoogniskowymi) infekcjami w ostrej fazie.
Nie można dyskontować czynnika wieku, zabarwienia płci: u mężczyzn w każdym wieku GB diagnozuje się w połowie przypadków. Tylko u kobiet w okresie menopauzy patologia rozwija się częściej. Optymalnymi warunkami do rozwoju choroby są alkoholizm, palenie, narkotyki, energia, niezrównoważona dieta, dodatkowe kilogramy, siedzący tryb życia i niekorzystna sytuacja ekologiczna.
Cechy kliniki, niebezpieczeństwo nadciśnienia
Cechą nadciśnienia tętniczego jest przebieg utajony. Często objawy nadciśnienia są mylone ze zwykłym przepracowaniem, a w tym czasie dochodzi do uszkodzenia docelowych narządów wewnętrznych i rozwoju poważnych powikłań. Ryzyko ich rozwoju jest tym większe, im młodszy pacjent. To jest potencjalne niebezpieczeństwo choroby.
Wyleczenie GB jest prawie niemożliwe, ale zapobieganie jego wystąpieniu lub zatrzymanie jego progresji leży w gestii kardiologów. Im wcześniej choroba zostanie zdiagnozowana, tym większe szanse na skuteczną rehabilitację pacjenta. Diagnoza jest bezpośrednio związana z regularnym monitorowaniem ciśnienia krwi.
| Wiek pacjenta | BP norma |
|---|---|
| 16 - 20 lat | 70 do 120/80 |
| 20-40 lat | Od 120/70 do 130/80 |
| 40 - 60 | Nie wyższy niż 135/85 |
| Ponad 60 | Nie wyższy niż 140/90 |
Objawy kliniczne w początkowej fazie są prawie niewidoczne, czasami pacjenci z nadciśnieniem obawiają się:
- ból głowy;
- brak motywacji lęk;
- wyzysk;
- dreszcze;
- szkarłatne policzki;
- niska wydajność;
- pasty;
- silne bicie serca;
- utrata czucia w palcach;
- bezsenność;
- drgawki.
Ale wszystko to jest okresowe, rzadkie, nie wyrażone.
Nie warto lekceważyć takich objawów. Wymaga zmiany stylu życia, ponieważ w przeciwnym razie doprowadzi do progresji patologii.
Rozwój nadciśnienia rozszerza listę objawów, dołącz:
- ataksja (zaburzenie koordynacji ruchów);
- spadek ostrości wzroku;
- dyskomfort w klatce piersiowej.
Ponadto wyrażana jest symptomatologia, o czym świadczą dotknięte narządy docelowe.
Nawet połączenie kilku objawów jest powodem wizyty u lekarza, samodzielne, niekontrolowane przyjmowanie leków może pogorszyć sytuację.
Komplikacje
Długi przebieg łagodnego nadciśnienia lub jego złośliwa postać powoduje przełom nadciśnieniowy, bradykardię, powstawanie powikłań w wyniku uszkodzenia tętnic narządów docelowych: serca, nerek, mózgu, oczu.
Kryzys nadciśnieniowy
Krótkotrwały wzrost ciśnienia krwi (od kilku godzin do kilku dni), poprzedzony przeciążeniem emocjonalnym lub fizycznym, stresem, strachem, wahaniami ciśnienia atmosferycznego, zatruciem, zatruciem, lekami, alkoholem. Tłem jest zawsze nadciśnienie, ale kryzys nadciśnieniowy może być wywołany przez:
- zatrucie kobiet w ciąży;
- niewydolność nerek;
- nowotwór mózgu;
- nadciśnienie nerkowo-naczyniowe;
- zapalenie nerek różnego pochodzenia;
- zaburzenia endokrynologiczne;
- uraz.
Wzrostowi ciśnienia krwi powyżej 200/120 towarzyszy:
- stan przed omdleniami;
- migrena;
- gorąco mi;
- częstoskurcz;
- mdłości;
- dyskomfort w klatce piersiowej;
- zaburzenia widzenia.
Pacjenci są przerażeni, zdezorientowani, ospali lub nadmiernie podekscytowani i mogą zemdleć. Kryzys bywa traktowany jako zwiastun zawału serca lub udaru mózgu, ostrej niewydolności lewej komory. Na tle dużej liczby DBP i SBP pojawia się encefalopatia. Skurcz naczyń krwionośnych ze zmianą ich przepuszczalności wywołuje obrzęk mózgu.
Niebezpieczeństwo tkwi w możliwości odwarstwienia siatkówki, błyskawicznego rozwoju napadu dławicy piersiowej, astmy sercowej, obrzęku płuc, co zagraża życiu pacjenta.
Jednak na początkowych etapach GB postępuje łatwo, szybko się zatrzymuje.
Bradykardia
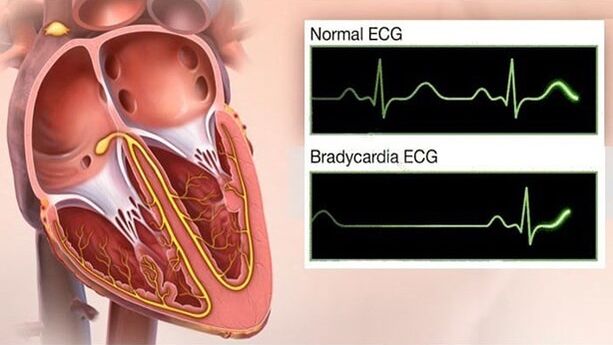
Zawroty głowy i stan przedomdleniowy z GB - świadczą na korzyść rozwoju bradykardii - jest to niebezpieczny objaw przebiegu nadciśnienia, ponieważ w skrajnym przypadku prowadzi do zatrzymania akcji serca. Ponadto bradykardia może wywołać:
- uszkodzenie mięśnia sercowego z rozwojem niewydolności serca, rewaskularyzacja wieńcowa;
- upośledzona czynność nerek z powstawaniem przewlekłej niewydolności nerek;
- encefalopatia naczyniowa, udar niedokrwienny;
- uporczywe nadciśnienie tętnicze;
- uszkodzenie tętnic, obrzęk nerwu wzrokowego.
Kryzys hipotensyjny (spadek ciśnienia krwi poniżej 100/60) na tle bradykardii prowadzi do zapaści ze skutkiem śmiertelnym.
Uszkodzenie narządu docelowego
Niestabilność przepływu krwi w nich prowadzi do rozwoju:
- IHD, dusznica bolesna lub spoczynek, stan przed zawałem, AMI (ostry zawał mięśnia sercowego);
- przed udarem, udar (ostry udar naczyniowy mózgu) o charakterze niedokrwiennym lub krwotocznym;
- astma sercowa;
- tętniaki aorty;
- obrzęk płuc;
- CRF;
- mocznica;
- odwarstwienie siatkówki.
Częściej niż inne dotknięte są serce, naczynia krwionośne, mózg i nerki.
| Nazwa organu docelowego | Mechanizm rozwoju powikłań |
|---|---|
| Serce | Nadciśnienie prowadzi do rozwoju przerostu lewej komory, ponieważ serce musi przepychać krew do zdeformowanych naczyń, co wymaga dodatkowego wysiłku. Mięsień sercowy gęstnieje, przestaje mieć wystarczającą ilość tlenu i składników odżywczych. Mięsień jest rozciągnięty, serce jest zmęczone. Zmęczone serce nie może się w pełni zrelaksować, dochodzi do przewlekłej niewydolności mięśnia sercowego z powodu niedotlenienia. Często taka sytuacja kończy się nagłą śmiercią. |
| Statki | Tętnice pod wysokim ciśnieniem są stale spazmatyczne z powodu skurczu mięśni ściany naczynia, co nie pozwala im się rozluźnić, tkanka mięśniowa zostaje przemieszczona przez tkankę łączną, całe łożysko naczyniowe ulega przebudowie. Nieodwracalne zmiany powodują naruszenie funkcji wzrokowej, miażdżycę kończyn, zaburzenia czynności nerek, encefalopatię. |
| Mózg | Skurcz naczyń w 25% prowadzi do udarów. Brak dopływu krwi do mózgu jest przyczyną udaru niedokrwiennego (70% wszystkich przypadków), zmian przepuszczalności naczyń – udaru krwotocznego (30%). Jednak najczęstszym powikłaniem niedożywienia i dostarczania tlenu do mózgu jest encefalopatia, której towarzyszą objawy neurologiczne prowadzące do demencji. |
| nerki | Nerki są jednym z narządów docelowych cierpiących na GB. Patologię można wyleczyć tylko po wczesnej diagnozie. Ale choroba na początku przebiega bezobjawowo i jest przypadkowo diagnozowana na profilaktycznych badaniach albuminurii. Jeśli ten moment zostanie pominięty, na pacjenta czeka CRF z mocznicą i śmiercią. |
Diagnostyka
Cel badania pacjenta z podejrzeniem nadciśnienia:
- potwierdzić stabilność nadciśnienia;
- wykluczyć jego wtórny charakter;
- zidentyfikować uszkodzone narządy docelowe, określić stopień ich deformacji, stadium GB, ryzyko powikłań.
Aby to zrobić, dokładnie zbierz wywiad, przeprowadź badanie fizykalne, zidentyfikuj czynniki ryzyka i poziom wahań ciśnienia krwi, częstotliwość kryzysów i chorób współistniejących. Gwarancją niezawodności jest prawidłowy pomiar ciśnienia krwi. Algorytm jest prosty:
- ciśnienie mierzy się w spoczynku, w wygodnej pozycji (wszystkie czynniki prowokujące są wykluczone w ciągu godziny: kawa, napoje energetyczne, alkohol, nikotyna, narkotyki, toksyny, krople do oczu lub nosa);
- mankiet jest umieszczony na ramieniu na poziomie serca, 2, 5 cm nad dołem łokciowym;
- pierwszy pomiar przeprowadza się na obu rękach, a następnie na tym, w którym wskaźniki okazały się wyższe lub (jeśli liczby są równe) na ręce niepracującej;
- powtórzony pomiar nie wcześniej niż kilka minut po pierwszym (przywrócenie napięcia naczyniowego);
- z różnicą pierwszego i powtórzonego pomiaru, za prawdę przyjmuje się średnią wartość.
Cykl laboratoryjny obejmuje:
- ZAK, OAM;
- biochemia krwi (glukoza, kreatynina, cholesterol, triglicerydy);
- Próbki moczu.
Badanie instrumentalne:
- EKG, EchoCG (USG kardio);
- oftalmoskopia;
- USG narządów docelowych;
- EEG;
- aortografia;
- urografia;
- Tomografia komputerowa nerek i nadnerczy.
Cechy leczenia
Terapia nadciśnienia tętniczego ma na celu normalizację wskaźników ciśnienia i korektę pracy narządów wewnętrznych. Konieczne jest rozpoczęcie leczenia natychmiast po wykryciu patologii, aby zapobiec lub zminimalizować powikłania. Aby to zrobić, użyj leków, terapii nielekowej.
Leki
Wybór leczenia dla pacjentów z nadciśnieniem tętniczym podlega kilku zasadom:
- Nadciśnienie z niskim lub średnim ryzykiem powikłań obejmuje wyznaczenie jednego leku z określonej grupy leków przeciwnadciśnieniowych;
- w przypadku nadciśnienia tętniczego o wysokim lub bardzo wysokim ryzyku przepisuje się kilka leków z różnych grup w minimalnej dawce;
- jeśli docelowe ciśnienie krwi (poniżej 140/90) nie zostanie osiągnięte przy niskim lub umiarkowanym ryzyku powikłań, dawkę przepisanego leku zwiększa się lub zastępuje lekiem z innej grupy;
- jeśli docelowe ciśnienie krwi nie zostanie osiągnięte u pacjentów z wysokim lub bardzo wysokim ryzykiem powikłań, zwiększ dawkę już przepisanych leków lub dodaj jedną trzecią z innej grupy;
- jeśli ciśnienie szybko spada, pacjent odczuwa dyskomfort, konieczne jest wstrzymanie leczenia do czasu adaptacji do nowego stanu.
Za optymalne ciśnienie docelowe uważa się 120/80 lub 110/70 jednostek, w zależności od wieku pacjenta.
Często stosuje się kombinacje leków z różnych grup i konieczne jest skupienie się wyłącznie na zaleceniach lekarza, ponieważ istnieją niedopuszczalne kombinacje leków.
Funkcje żywieniowe
Leczenie nadciśnienia dietą ma na celu zmniejszenie masy ciała pacjenta, ponieważ każde dodatkowe 10 kg zwiększa ciśnienie o 10 jednostek.
W tym celu zaleca się spożywanie większej ilości pokarmów roślinnych (warzywa, owoce, zboża, rośliny strączkowe), produktów mlecznych, wykluczenie pokarmów zawierających cholesterol (tłuszczowych), słodyczy, ciastek, ograniczenie soli (jeśli stosuje się więcej niż 5 g soli codziennie prowadzi to do zatrzymania płynów, skurczu naczyń ).
Konieczne jest obliczenie prawidłowego schematu picia (co najmniej 1, 5 litra wody dziennie). Należy pamiętać, że utrata masy ciała zapobiega cukrzycy, która jest silnym czynnikiem ryzyka nadciśnienia.
terapia ruchowa
Dozowana aktywność fizyczna jest niezwykle ważna dla pacjentów z wysokim ciśnieniem krwi. Zmniejszają napięcie współczulnego układu nerwowego, zmniejszając stężenie adrenaliny, noradrenaliny, która może powodować skurcze naczyń krwionośnych, nasilać tachykardię.

To właśnie brak równowagi między siłą rzutu serca a oporem naczyniowym stwarza ryzyko rozwoju patologii. Fizjoterapia (spacery wyścigowe, pływanie, ćwiczenia oddechowe) poprawia dotlenienie tkanek, zapobiega powikłaniom, wspomaga odchudzanie.
Profilaktyka, rokowanie
Celem profilaktyki pierwotnej jest zapobieganie rozwojowi choroby. Dotyczy to pacjentów z ryzykiem nadciśnienia tętniczego (z otyłością, cukrzycą, nałogowymi palaczami) oraz pacjentów z nadciśnieniem tętniczym z patologią graniczną lub pierwszego stadium. Do tego potrzebujesz:
- rzucić palenie, ponieważ to właśnie nikotyna skraca życie pacjenta z nadciśnieniem o 10-15 lat i podwaja ryzyko powikłań sercowo-naczyniowych;
- racjonalna, niskokaloryczna, aterogenna, hiposolna dieta z włączeniem miodu, suszonych owoców, owoców cytrusowych, owoców morza, ograniczenie tłuszczów zwierzęcych;
- wykluczenie czynników ryzyka;
- eliminacja hipodynamii;
- antystresowy (fizjoterapia, relaksacja, łagodne środki uspokajające);
- 8 godzin snu na dobę;
- odmowa alkoholu.
Profilaktyka wtórna obejmuje przestrzeganie stylu życia, który wymaga profilaktyki pierwotnej, leków i regularnego monitorowania ciśnienia krwi. Ma na celu zapobieganie rozwojowi uszkodzeń narządów docelowych.
Nadciśnienie jest głównym czynnikiem ryzyka większości chorób sercowo-naczyniowych, z których śmiertelność stanowi 53, 1% całkowitej śmiertelności populacji, co jest szczególnie ważne, ponieważ 25% nadciśnienia jest bezobjawowe. Rokowanie uważa się za korzystne tylko dla pierwszych etapów rozwoju patologii, tutaj w 80% przypadków można zapobiec rozwojowi choroby.
GB 2-3 etapy prowadzą do niepełnosprawności głównie młodych mężczyzn (do 50 lat). Połączenie kilku czynników ryzyka zwiększa nagłe zatrzymanie krążenia o 50%. Pozytywny efekt kompleksowej terapii patologii ma gwarancję 5 lat.


























